![]()
![]()
![]()
Use LEFT and RIGHT arrow keys to navigate between flashcards;
Use UP and DOWN arrow keys to flip the card;
H to show hint;
A reads text to speech;
28 Cards in this Set
- Front
- Back
|
Borreliose ・Einteilung (2) |
- Lyme-Borreliose - Rückfallfieber |
|
|
Lyme-Borreliose ・Erreger (1) |
- Borrelia burgdorferi |
|
|
Lyme-Borreliose |
- endemisch in Mittel-, Ost- und Nordeuropa sowie Nordamerika und Australien |
|
|
Lyme-Borreliose |
- Schildzecken (va Ixodes ricinus) - 5–35 % der Zecken mit dem Erreger infiziert - Nach Zeckenstich 1,5–6 % Infektion (24 h Saugezeit notwendig) |
|
|
Lyme-Borreliose |
- 4–18 Tage |
|
|
Lyme-Borreliose |
- Stadium 1 (Woche 1–5) - Stadium 2 (frühe Generalisation, Wochen bis Monate p.i.) - Stadium 3 (späte Generalisation, Monate bis Jahre p.i.) |
|
|
Lyme-Borreliose |
- Erythema chronicum migrans (kann fehlen!) |
|
|
Erythema chronicum migrans ・Definition (2) (Bild) |
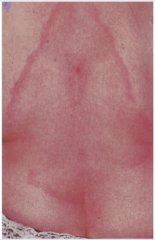
- nach 1–5 Wochen ringförmige Rötung an der Stichstelle - Breitet sich typischerweise zentrifugal aus und blasst zentral ab |
|
|
Lyme-Borreliose |
- Lymphadenosis cutis benigna - Karditis (Rhythmusstörungen, AV-Blockierungen) |
|
|
Lymphadenosis cutis benigna ・Definition (3) (Bild) |
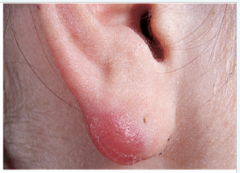
- Borreliose-Lymphozytom - rötlich-brauner Knoten - häufig am Ohrläppchen |
|
|
Meningoradikulitis Bannwarth ・Definition (2) |
- radikuläre Schmerzen (v.a. nachts) - Sensibilitätsstörungen, schlaffe Lähmungen (typisch: bilaterale Fazialis- oder Augenmuskelparesen) |
|
|
Lyme-Borreliose |
- Acrodermatitis chronica atrophicans - Neuroborreliose - Augenbeteiligung (Uveitis (Iritis und/oder Iridozyklitis))
|
|
|
Acrodermatitis chronica atrophicans ・Definition (2) (Bild) |
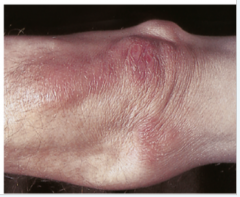
- Atrophie der Haut und des subkutanen Fettgewebes - pergamentartige, gefältelte Haut und durchscheinende Gefäße - juxtaartikulärer, fibroider Knoten |
|
|
Neuroborreliose ・Definition (6) |
- Enzephalomyelitis mit Para- und Tetraparesen - Neuritis nervi optici - progrediente distal-symmetrische Polyneuropathie mit Sensibilitätsstörungen - Dysästhesien und asymmetrisch radikulären Lähmungen - Blasenfunktionsstörung - Gangataxie |
|
|
Lyme-Borreliose |
- Zeckenstichanamnese (bei ca. 50 % der Patienten nicht erinnerlich) |
|
|
Lyme-Borreliose |
- IgG-Antikörpernachweis im Blut, Bestätigungstest mit Western-Blot |
|
|
Lyme-Borreliose |
- Antikörpernachweis in Blut und Liquor
(Klassisch: „sterilen“ Meningitis nach Zeckenstich) |
|
|
Lyme-Borreliose |
- Doxycyclin p.o. für 2 Wochen |
|
|
Lyme-Borreliose |
- Cephalosporine der 3. Generation (z.B. Ceftriaxon) i.v. für 3–4 Wochen |
|
|
Lyme-Borreliose |
- unmittelbar mit einer Zeckenzange entfernt werden (Erregerübertragung meist erst 12–24 h nach dem Stich) - Bei einem Zeckenstich innerhalb eines Nichtendemiegebietes genügt die (Verlaufs-)Beobachtung der Einstichstelle. Eine prophylaktische Antibiotikagabe ist nicht sinnvoll - durchgemachte Infektionen mit B. burgdorferi bzw. erhöhte Antikörpertiter stellen keinen Schutz vor einer erneuten Infektion dar. |
|
|
Rückfallfieber ・Erreger (2) |
- Borrelia recurrentis (epidemisches Rückfallfieber) - Borrelia duttoni (endemisches Rückfallfieber)
(Epidemie: örtlich und zeitlich gehäuftes Auftreten Endemie: örtlich begrenzt, zeitlich nicht begrenzt) |
|
|
epidemisches Rückfallfieber |
- Läuse (Pediculus humanus, „Läuserückfallfieber“) - v.a. in der kalten Jahreszeit unter beengten Verhältnissen und mangelnder Hygiene |
|
|
endemisches Rückfallfieber ・Übertragung (2) |
- Lederzecken (Ornithodorus spp., „Zeckenrückfallfieber“) - in Deutschland nur als importierte Reisekrankheit (Tropen und Subtropen) |
|
|
Rückfallfieber |
- rezidivierende Fieberschübe → Dauern 3 - 6 Tage → werden von beschwerdefreien Intervallen unterbrochen - Schüttelfrost, Muskel-, Gelenk- und Bauchschmerzen, - Hepatosplenomegalie - diffuse petechiale Blutungen und stecknadelkopfgroßes makulöses Exanthem |
|
|
Rückfallfieber |
- in 30 % schwere neurologische Komplikationen (Koma, Krampfanfälle und/oder Hemiplegie, ZNS-Blutung, Myokarditis mit Arrhythmie und Leberversagen) |
|
|
Rückfallfieber |
- serologische Diagnostik unzuverlässig - Nachweis der Erreger in der Dunkelfeldmikroskopie des peripheren Blut |
|
|
Rückfallfieber |
- Erythromycin - alt: Tetrazyklin |
|
|
Rückfallfieber |
- epidemisches Rückfallfieber 40 % Letalität - endemisches Rückfallfieber 2–5 % Letalität |

