![]()
![]()
![]()
Use LEFT and RIGHT arrow keys to navigate between flashcards;
Use UP and DOWN arrow keys to flip the card;
H to show hint;
A reads text to speech;
32 Cards in this Set
- Front
- Back
- 3rd side (hint)
|
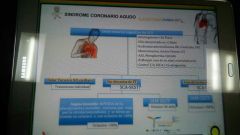
Sx coronario agudo incluye: |
|
|
|
|
Diferencia entre Angina estable, Angina inestable e IAM |

|
|
|
|
Fisiopatología del Angor (Angina) |
Consecuencia del desequilibrio entre el aporte y la demanda del flujo arteriolar coronario que como resultado nos ocasiona INCOMODIDAD TORÁCICA |
|
|
|
Fisiopatología del IAM |
La rotura de un trombo (placa ateroesclerotica unida a la luz vascular) se convierte en un émbolo (fragmento del trombo viajando por la circulación) el cual viaja hasta llegar a un sitio estenosado, ocasionando OCLUSION de la luz (trombosis); ya sea parcial ( SCA SEST) o total (SCA CEST). La oclusión resultante ( isquemia) altera el equilibrio entre el aporte y la demanda del flujo coronario ocasionando incomodidad torácica (angina) y así mismo la inicialización del IAM. |
|
|
|
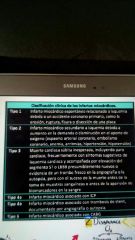
Clasificación CLINICA de los infartos: |
|
CABG= IDAC ( Injerto de derivación arterial coronaria) |
|
|
Clasificación TEMPORAL de los infartos: |
En evolución <6 horas Agudo 6 h- 7 días En cicatrización 7-28 días Cicatrizado >29 dias |
|
|
|
Cuadro clínico del infarto |
* Dolor precordial súbito (intenso): en reposo, noblo alivia la nitroglicerina, >20 min, madrugada, asociado a hipotensión, choque, arritmias o IC. * Diaforesis, opresión, disnea, ortopnea, síncope * Rara vez indoloro "enmascarado" como IC, sincope, EVC, choque inexplicable, 25% se descubre en ECG( DM, ancianos, mujeres). * Muerte súbita por arritmias: 20% mueren antes de llegar al hospital por FIBRILACION VENTRICULAR. * Signos generales: bradi/taquicardia, arritmias, hiper/hipotensión, disnea. Tórax: estertores. Corazón: distencion venosa yugular, RsCs suaves, galope 5EI, frote pericárdico. Extremidades: cianosis, hipotermia, disminucion de GC. |
|
|
|
Factores de riesgo asociados a IAM |
*Factores de riesgo cv - HAS - Edad >55 Homb >65 Muj -DM2 -TFG <60 ml/min -LDL aumentado, colesterol aumentando, disminución de HDL -Tabaquismo * Marcadores de la inflamación que son factores de riesgo para enf. Coronaria - Proteína C reactiva - IL-6 -Ligando CD-40 -Mieloperoxidasa -Factor de crecimiento plaquetario |
|
|
|
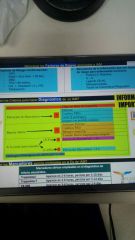
Criterios para hacer DIAGNOSTICO de IAM |
|
|
|
|
Cuales son los MARCADORES séricos empleados en el Dx de IAM |
* Troponina I. Aparece en 2-6 h, persiste x 5-10 días * Troponina T. Aparece 2-6 h, persiste x 5-14 días * CK-MB. Aparece 3-6 h, persiste x2-4 días
+ Isoforma MB2 aparece en 2-6 h, persiste 1-2 días + Mioglobina aparece en 1-2 h, persiste <1 día Deshidrogenasa láctica aparece en 24-48 h, persiste por 14 días |
CK= creatininfosfokinasa + NO son considerados en las GPC para el Dx de sx coronarios agudo |
|
|
Que seguimiento se le da una paciente sugestivo de sx coronario agudo pero marcadores séricos negativos?? |
En caso negativo se toman a las 6-8 horas despues |
|
|
|
Con que intervalo de tiempo esta indicada la medición de los marcadores séricos en un paciente sugestivo de sx coronario agudagudo? |
GPC indica medición de los marcadores cada 6-8 horas hasta alcanzar su valor máximo |
|
|
|
Marcador sérico #1 de elección empleado para el Dx de IAM? |
Troponinas |
|
|
|
Cual es el marcador sérico utilizado para detectar reinfartos? |
CK-Mb |
|
|
|
Cual es el marcador sérico utilizado en el Dx temprano de IAM, pero NO considerado en las GPC |
Mioglobina |
|
|
|
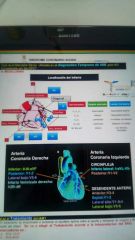
Localización del infarto |
|
|
|
|
Tratamiento del IAM |
Esta encaminado a conservar el equilibrio óptimo entre el aporte y la demanda de oxigeno y limitar la extensión del infarto. Se va a elegir tx acorde a la interpretación del ECG Y LOS BIOMARCADORES en: * SCA- CEST * SCA- SEST |
|
|
|
Tratamiento |

|
|
|
|
Descripcion de MONA |
*Morfina/ Meperidina (nalbufina/ buprenorfina): indicado para disminuir el dolor, s aplica después de la 3ra dosis de nitroglicerina. *Oxígeno, sirve por 3 horas *Nitroglicerina: indicada para disminuir el dolor, puede administrarse hasta 3 veces con intervalos de 5 min, sino hay respuesta con la 3ra dosis dar morfina. *Antiagregantes plaquetarios + ASPIRINA, inhibe la agregación de plaquetas por la vía tromboxano A2. + CLOPIDOGREL, inhibe la agregación plaquetaria mediada por ADP, bloqueando los receptores P2 Y12 |
|
|
|
Agregados al tx de MONA |
* Inhibidores de las glucoproteínas llb/llla - Abciximab, indicado como estrategia inicial si llevamos al paciente a ICP en un SCA SEST - Ebtifibatide - Tirofiban *Anticoagulantes - Bivalirudina: inhibidor de la trombina indicado como estrategia inicial si llevamos al paciente a ICP en un SCA SEST - Heparina: neutraliza factor 11a por acción de ATlll -Enoxoparina antifactor Xa |
|
|
|
Contraindicación de los anticoagulantes |
ABSOLUTAS * Haya tenido anteriormente EVC * Leucemia, trombocitopenia * HAS * Embarazo RELATIVAS *Hemorragia GI, GU * Retinopatia diabética * Resucitación cardiopulmonar prolongada |
|
|
|
Alternativas de antiagregantes plaquetarios a la aspirina que se pueden usar en IAM CEST son |
Clopidogrel, prasugrel, ticagrelor |
|
|
|
Porque están contraindicados los AINE no selectivos y selectivos de la COX 2 diferentes a la aspirina |
Están asociados con riesgo de rotura miocárdica, hipertensión, IC y mayor mortalidad |
|
|
|
Tx adyuvante en los pacientes con IAM CEST debe incluir: |
Oxigeno suplementario Nitratos Beta bloqueadores IECA Estatinas |
|
|
|
Cuando esta indicada los tromboloticos (fibrinolisis), cuales son y como se administran |
Solo esta indicado en SCA CEST hasta las 12 h desde el inicio de los sintomas. Si se administra en primeras 3 h: mayor beneficio y mortalidad disminuye un 50%. Lo ideal es iniciarlo antes de la primera hora (<60 min) siempre y cuando no sea posible la ICP en <120 min. *Los tromboliticos ACTIVAN AL PLASMINOGENO TISULAR RECOMBINANTE (r- TPA): - Alteplase: #1 en < 75 años - Estreptocinasa: #1 en >75 años - Tenecteplase: usarse en cualquier edad. |
|
|
|
Contraindicaciones del uso de fibrinoliticos en IAM CESST |

|
|
|
|
Cuales son los antihipertensivo usados en el tx del IAM |
*Betabloqueadores: ahorradores de oxigeno, aumentan la sobrevida, disminuyen la frecuencia de FV, disminuye dolor isquémico *Nitratos: Nitroglicerina, disminuye el dolor, mejora la congestión pulmonar (mejora la pre y post carga), disminuye PA * Bloqueadores de canales de Ca: NO SIRVEN * IECA: remodeladores, menos infartos, menos IC, (mejora sobrevida: cuando hay IC, DM2, si FE <= 40%) |
|
|
|
Medidas generales en tx de IAM |
Reposo Dieta: LDL <100 |
|
|
|
En que consiste la ICP |
Uso de varios dispositivos y técnicas como: catéteres, guías de angioplastia, dispositivos de trombectomia, angioplastia con balón e implante de endoprotesis coronarias (stents) |
|
|
|
Dx diferencia de IAM |

|
|
|
|
Describe índice de Killip Kimball |
* Grado l: signos y síntomas de congestión pulmonar o venosa, SIN IC- MORTALIDAD 5% * Grado ll: IC moderada: estertores basales, galope ( 3er ruido), disnea, taquipnea, oliguria, ICD- MORTALIDAD 15% *Grado lll: IC grave + edema agudo pulmonar- MORTALIDAD 40% *Grado lV: Shock cardiogenico: PAS <90 mmHg, confusión, oliguria, vasoconstricción periférica- MORTALIDAD 90% |
|
|
|
Contraindicacion para la administración de agentes anti-isquemicos |

|
|

