![]()
![]()
![]()
Use LEFT and RIGHT arrow keys to navigate between flashcards;
Use UP and DOWN arrow keys to flip the card;
H to show hint;
A reads text to speech;
43 Cards in this Set
- Front
- Back
|
Meningitis ・Ätiologie (3) |
- Akute bakterielle Meningitis
- Akute virale Meningitis - Weitere Formen → Bakterien: Tuberkulöse Meningitis, Neuroborreliose → Pilze: Candidose, Aspergillose, Kryptokokkose → Protozoen: Toxoplasmose → Parasiten: Echinokokkose → Nicht-infektiös: Sarkoidose, Metastasierungen (Meningeosis carcinomatosa und Meningeosis leucaemica) |
|
|
Akute bakterielle Meningitis
・Infektionswege (3) |
- Hämatogene Streuung (bei Nasen-Rachen-Infekt)
→ Meningokokken können dank ihrer Oberflächenstruktur über Monate im Nasen-Rachen-Raum verharren und während einer passageren Immunschwäche (z.B. Infekt) die Schleimhaut überwinden und hämatogen streuen. → 10% der europäischen Bevölkerung tragen Meningokokken im Nasen-Rachen-Raum ohne Krankheitserscheinungen zu entwickeln - Kontinuierliche Ausbreitung (Infektionen angrenzender Regionen wie Ohr oder Augenhöhle) - Direkte Infektion (offenes Schädelhirntrauma) |
|
|
Akute bakterielle Meningitis
・Erreger beim Erwachsenen (5) |
- Pneumokokken - Meningokokken - Listerien - Staphylokokken - Pseudomonas aeruginosa |
|
|
Akute bakterielle Meningitis
・Erreger beim Kind (3) |
- Pneumokokken
- Meningokokken - Haemophilus influenzae |
|
|
Akute bakterielle Meningitis
・Erreger beim Neugeborenen (4) |
- Gruppe B Streptokokken (Streptococcus agalactiae)
- Listeria monocytogenes - Escherichia coli - Enterobacter cloacae (gleichen Erregern wie neonatale Sepsis) |
|
|
Akute bakterielle Meningitis
・Inkubationszeit (2) |
- Meningokokken: 2 - 10 Tage
- Andere Erreger: Eher 2 - 5 Tage |
|
|
Akute bakterielle Meningitis
・Besonderheiten (3) |
- Hochakuter Verlauf, der in wenigen Stunden bis Tagen zum Tod führen kann
- Konvexitäts- oder Haubenmeningitis (vorwiegend die Großhirnhemisphären betroffen) - Bei Meningokokken und Pneumokokken: Zusätzliches Auftreten von Herpes labialis |
|
|
Tuberkulöse Meningitis
・Inkubationszeit (1) |
- 2-8 Wochen
|
|
|
Tuberkulöse Meningitis
・Besonderheiten (5) |
- Subakuter Verlauf über mehrere Wochen
- Eher schleichender Beginn mit Fieberschüben - Fokale Ausfälle durch hämatogene Streuung bei kranialer Arteriitis - Hirnnervenausfälle (da meist sog. basale Meningitis nahe der Hirnbasis) - Hydrocephalus malresorptivus |
|
|
Akute virale Meningitis
・häufigste Erreger (7) |
- Entero-Viren (bzw. Coxsackie‑Viren)
- Arbo-Viren - Influenza-Viren - HI-Viren - Mumps-Viren - FSME-Viren - Herpesviren CMV, VZV, EBV und HSV (→ HSV-Enzephalitis) |
|
|
Akute virale Meningitis
・Inkubationszeit (1) |
- Je nach Virus i.d.R. 2-14 Tage
|
|
|
Akute virale Meningitis
・Besonderheiten (2) |
- Akuter Verlauf über wenige Stunden bis Tage.
- Bei Immunkompetenten klingen die Symptome anschließend auch ohne kausale Therapie wieder ab |
|
|
Frühsommer-Meningoenzephalitis (FSME)
・Infektionsweg (1) |
- Zeckenstich (durch Ixodes ricinus als Vektor), v.a. im Juni/Juli und September/Oktober in bestimmten Risikogebieten (v.a. Bayern und Baden-Württemberg)
|
|
|
Frühsommer-Meningoenzephalitis (FSME)
・Inkubationszeit (1) |
- 3 - 28 Tage
|
|
|
Frühsommer-Meningoenzephalitis (FSME)
・Besonderheiten |
- Bei bis zu 90% der Infizierten kommt es zu einem asymptomatischen Verlauf
- Biphasischer Verlauf mit grippeähnlichen Symptomen und fieberfreiem Intervall - Der erneute Temperaturanstieg geht mit einer Meningoenzephalitis einher - TherapieSymptomatisch - Prognose: Vor allem bei Kindern und Jugendlichen heilt die Erkrankung folgenlos aus, es kann aber auch nach symptomatischem Verlauf zu Residuen kommen |
|
|
Frühsommer-Meningoenzephalitis (FSME)
・Impfung (3) |
- Aktive Immunisierung mit inaktivierten Erregern (Totimpfstoff)
- flächendeckende Impfung ist nicht vorgesehen- Empfehlunhg nur für Personen, die in Risikogebieten leben, reisen oder beruflich gefährdet sind (exponiertes Laborpersonal, Forstarbeiter, etc.) |
|
|
Neugeborenenmeningitis
・Besonderheiten (4) |
- bei Neugeborenen und Säuglingen ist die Diagnose der Meningitis sehr schwierig.
- Hier findet sich kein Meningismus! Daher muss klinisch auf andere Zeichen geachtet werden. - Frühphase: Lethargie, Erbrechen, Irritabilität, Trinkschwäche, Atemstörungen (sehr unspezifisch) - Spätphase : Vorgewölbte Fontanelle, schrilles Schreien, Lethargie, Krampfanfälle |
|
|
Meningitis
・Kardinalsymptome (6) |
- Kopfschmerzen
- Fieber - Meningismus - Zusätzlich evtl: Photophobie, Phonophobie - Bewusstseinsstörung - Weitere: Rückenschmerzen, Myalgien und Übelkeit, ggf. Opisthotonus |
|
|
Meningitis
・Diagnostik |
- Klinische Untersuchung
- Liquorpunktion - Latexagglutinationstest - Blutkulturen |
|
|
Meningitis
・Klinische Untersuchung (4) |
- Nackensteifigkeit
- Brudzinski-Zeichen - Kernig-Zeichen - Lasègue-Zeichen |
|
|
Meningitis
・Liquorpunktion (Tabelle 4)
|
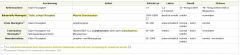
|
|
|
Meningitis
・Latexagglutinationstest (1) |
- Nachweis von Meningokokken, Haemophilus influenzae und Pneumokokken
|
|
|
Meningitis
・Blutkulturen (1) |
- Nachweis einer Bakteriämie und Erstellung eines Antibiogramms
|
|
|
akute bakterielle Meningitis
・Therapie bei Patienten ohne Bewusstseinsstörung und ohne fokal-neurologisches Defizit (4) |
- 1. Abnahme von Blutkulturen
- 2. Lumbalpunktion (KI: Zeichen der Einklemmung - 3. Sofortige empirische Antibiotikatherapie und Dexamethason (einmalig) zur Senkung des Hirndrucks - 4. CT des Schädels |
|
|
akute bakterielle Meningitis
・Therapie bei Patienten mit Bewusstseinsstörung und/oder fokal-neurologischem Defizit (4) |
- 1. Abnahme von Blutkulturen
- 2. Sofortige empirische Antibiotikatherapie und Dexamethason zur Senkung des Hirndrucks - 3. CT des Schädels zum Ausschluss von Hirndruckzeichen - 4. Lumbalpunktion |
|
|
akute bakterielle Meningitis |
- Cephalosporin der 3. Generation i.v. (z.B. Ceftriaxon oder Cefotaxim) (Wirksam gegen Meningokokken, Pneumokokken, Haemophilus) - Zusätzlich Ampicillin i.v. bei Erwachsenen und Neugeborenen (Abdeckung von Listerien - bei Nachweis von Listerien wird die zusätzliche Gabe von Gentamicin empfohlen |
|
|
akute bakterielle Meningitis
・Empirische AB Therapie bei Neugeborenenmeningitis (2) |
- Cefotaxim + Ampicillin
- ggf. in Kombination mit einem Aminoglykosid (bei Schwerstkranken) |
|
|
akute bakterielle Meningitis
・Empirische AB Therapie bei nosokomial erworbener Menigitis (bzw. nach neurochirurgischer Operation oder Schädel-Hirn-Trauma) (3) |
- Vancomycin + Meropenem oder Ceftazidim
|
|
|
akute bakterielle Meningitis
・Zusätzliche Maßnahmen bei jedem Verdacht (2) |
- Isolierung des Patienten
- Postexpositionsprophylaxe: Bei Meningokokken-Meningitis (→ siehe unten: Prävention) |
|
|
Akute virale Meningitis
・Therapie (2) |
- Symptomatisch: Analgetika, Antipyretika, Volumensubstitution wenn erforderlich, Anfallsprophylaxe bei Epileptikern
- Spezifische antivirale Therapie bei HSV, VZV, CMV, HIV |
|
|
Tuberkulöse Meningitis
・Therapie (2) |
- Initial: 4er Kombination für 2 Monate → Isoniazid + Rifampicin + Pyrazinamid + Ethambutol
- Anschließend: 2er Kombination → Isoniazid + Rifampicin für weitere 7 - 10 Monate |
|
|
Meningitis
・Komplikationen (1) |
- Waterhouse-Friderichsen-Syndrom
|
|
|
Waterhouse-Friderichsen-Syndrom
・Definition (3) |
- gefürchtete Komplikation verschiedener Erkrankungen sein, tritt meist aber in Zusammenhang mit der Meningokokken-Meningitis auf.
- Das Syndrom beruht pathophysiologisch auf einer Verbrauchskoagulopathie, die zu einem Apoplex beider Nebennierenrinden mit akuter Nebennierenrindeninsuffizienz führt. - Die Folge ist ein kompletter Ausfall der Glukokortikoid- und Aldosteronproduktion. |
|
|
Waterhouse-Friderichsen-Syndrom
・Epidemiologie (1) |
- Betrifft vor allem Kleinkinder, junge Erwachsene und Patienten nach Splenektomie
|
|
|
Waterhouse-Friderichsen-Syndrom
・Ätiologie (1) |
- Endotoxin-Freisetzung (z.B. aus Meningokokken)
|
|
|
Waterhouse-Friderichsen-Syndrom
・Klinik (4) |
- Akute Nebennierenrindeninsuffizienz
→ Schock → Petechiale Hauteinblutungen/Purpura - Fieber - Bewusstseinstrübung - Respiratorische Insuffizienz |
|
|
Waterhouse-Friderichsen-Syndrom
・Therapie (6) |
- Intensivmedizinische Betreuung
- Kausale Therapie: Penicillin G oder Cephalosporine der 3. Generation (z.B. Ceftriaxon o. Cefotaxim) - Hypotension und Hyponatriämie - Hormonsubstitution: Dexamethason o. Hydrokortison intravenös - Volumenersatztherapie - Kreislaufstabilisierung: Katecholamine, z.B. Noradrenalin |
|
|
Waterhouse-Friderichsen-Syndrom
・Prognose (2) |
- Unbehandelt stets letal
- Behandelt meist letal |
|
|
Meningitis
・Prophylaxe (3) |
- Meningokokken-Impfung
- HiB-Impfung (Haemophilus influenzae Typ B) - Umgebungsprophylaxe |
|
|
Meningokokken-Impfung
・Impfstoffe (3) |
- Polysaccharid oder Konjugatimpfstoff gegen die Subtypen A, C, W135 und Y
- Konjugatimpfstoff gegen Meningokokken vom Typ C (zweithäufigster Typ in Deutschland) - Ein Impfstoff gegen den Typ B (häufigster Typ in Deutschland) ist erst seit Januar 2013 zugelassen |
|
|
Meningokokken-Impfung
・Impfempfehlungen (2) |
- Routinemäßig im 2. Lebensjahr: Einmalige Impfung gegen Typ C
- Bei Personen mit erhöhtem Infektionsrisiko bzw. vor Reisen in Länder mit erhöhtem Infektionsrisiko: Impfung mit 4-valentem Konjugatimpfstoff gegen Meningokokken der Typen A, C, W135 und Y |
|
|
Meningitis
・HiB-Impfung (Haemophilus influenzae Typ B) |
- Dank der Aufnahme in den Impfkalender sind mit der HiB-Impfung bakterielle Meningitis-Erkrankungen durch Haemophilus influenzae Typ B stark zurückgegangen.
|
|
|
Meningitis
・Umgebungsprophylaxe (3) (Bild) |
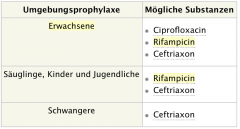
- Indikation: Für alle Personen, die 7 Tage vor bis 10 Tage nach Erkrankungsbeginn in engem Kontakt zu der betroffenen Person standen
- Ggf. postexpositionelle Aktivimpfung, wenn Serotyp durch Impfung abgedeckt - Isolation des Betroffenen für 24 Stunden nach Therapiebeginn |

