![]()
![]()
![]()
Use LEFT and RIGHT arrow keys to navigate between flashcards;
Use UP and DOWN arrow keys to flip the card;
H to show hint;
A reads text to speech;
28 Cards in this Set
- Front
- Back
|
Asthma bronchiale ・Definition (2) |
- chronische Erkrankung der Atemwege - Anfallsartige reversible Atemwegsobstruktionen und bronchiale Hyperreagibilität |
|
|
Asthma bronchiale ・Epidemiolgie (2)
|
- 10% aller Kinder - 5% aller Erwachsener |
|
|
Asthma bronchiale ・Ätiologie (3) |
- Extrinsisches (allergisches) Asthma (Häufigstes) → va Kinder → häufig Atopiker → Nach Kontakt mit Umweltallergen kommt es zur Produktion von IgE, Bindung an Mastzellen und Zytokinausschüttung
- intrinsisches (nicht allergisches) Asthma → > 40J (♀>♂) → Zusammenhang mit viralen Atemwegsinfekten → Keine IgE Reaktion nachweisbar
- Mischvarianten → Medikamente (BBlocker und ASS), Anstrengung, Psychisch, Kälte, etc |
|
|
Asthma bronchiale (extrinsisch) ・Pathogenese (8) |
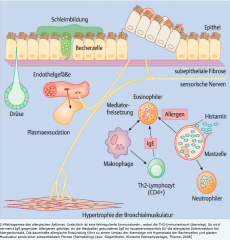
- Allergenexposition → IgE vermittelte Degranulation der Mastzellen (Typ I) → Freisetzung von verschiedenen Mediatoren (Leukotriene, Prostaglandine, Histamine) → Bronchospasmen +→ Anlockung von Entzündungszellen → eosinophile Granulozyten schütten Gewebszerstörende Substanzen aus → bronchiale Hyperreagibilität → Chronische Entzüundung (ödematöse Schleimhautschwellung, Hypersekretion zäher Schleim, Hyperplasie glatter Muskulatur, fibrotische Umbauprozesse)
|
|
|
Asthma bronchiale ・Klink (4) |
- Dyspnoe (fehlt bei Cough-Variant-Asthma(nur Husten)) - Exspiratorischer Stridor - thorakales Engegefühl - Vermehrt in 2. Nachthälfte (hoher Vago- niedriger Sympathikotonus)
|
|
|
Asthma bronchiale ・Komplikationen (2) |
- Im Verlauf der Jahre: "Annäherung" an eine chronisch-obstruktive Lungenerkrankung (COPD) mit vermehrter Infektneigung und Ausbildung eines Emphysems
- Status asthamticus → mehrere Stunden anhaltender Anfall → kann mit Bronchospasmolytika nicht durchbrochen werden → Vitale Bedrohung |
|
|
Asthma bronchiale ・Diagnostik (3) |
- Körperliche Untersuchung - Lufu - Allergiediagnostik |
|
|
Asthma bronchiale ・Körperliche Untersuchung (4) |
- verlängertes Exspirium mit exspiratorischem Stridor - Giemen, Brummen, Pfeifen - evtl. Pulsus paradoxus
- Beim schweren Anfall → hypersonorer Klopfschall → Silent Chest (max Überblähung fehlende AG) |
|
|
Asthma bronchiale ・Lufu (4) |
- Obstruktion (FEV1/VC<70%) - Reversibilität der Obstruktion (FEV1 > 15% (min. 200ml) mehr) beim Bronchospasmolysetest - Bronchiale Hyperreagibilität (FEV1 Abfall um > 20%) - ggf. Provokationsstest mit Methacholin oder Histamin |
|
|
Asthma bronchiale ・Allergiediagnostik (3) |
- Prick-/Scratch-test - IgE Bestimmung - inhalativer Allergen-Provokationstest |
|
|
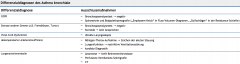
Asthma bronchiale ・DD (Tabelle) (5) |
|
|
|
Asthma bronchiale ・Grad der Asthamkontrolle (Tabelle) (3) |
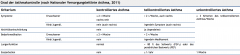
- Ziel der Therapie ist es Grad zu erreichen oder auffrechtzuerhalten |
|
|
Asthma bronchiale ・Therapie (3) |
- akute Bedarfsmedikation (Reliefer) - Langzeitmedikation (Controller) - Therapie des akuten Asthmaanfalls |
|
|
Asthma bronchiale ・akute Bedarfsmedikation (Reliefer) (2) |
- Inhalative kurz wirksame β2-Sympathomimetika (SABA) - inhalative Anticholinergika (Alternative oder Kombination) |
|
|
Asthma bronchiale ・Langzeitmedikation (Controller) (6) |
- Inhalative Glukokortikoide (ICS) (NW: Beeinträchtigung des Längenwachstums) - Inhalative lang wirksame Bronchospasmolytika (LABA) (Alternative mit mehr NW: Orale lang wirksame β2-Sympathomometika) - Leukotrienrezeptorantagonisten - Theophyllin - Inhalative Cromone - Omalizumab |
|
|
Leukotrienrezeptorantagonisten ・Wirkung (3) |
- (z.B. Montelukast) - antientzündlich (nicht so stark wie Glukokortikoide) - bronchodilatatorisch |
|
|
Inhalative Cromone ・Wirkung (3) |
- (u.a. Cromoglycin und Nedocromil) - schwach antiinflammatorisch - kurze Wirkdauer (mehrmals täglich).
|
|
|
Omalizumab ・Wirkung (3) |
- rekombinanter, monoklonaler Antikörper gegen IgE - verhindert Sensibilisierung von Mastzellen im Gewebe. - Indikation: therapieresistentes allergische Asthma. |
|
|
Asthma bronchiale ・Stufentherapie der Langzeitmedikation (Controller) (Blid) (5) |
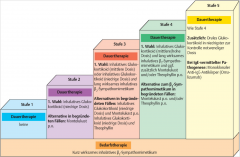
|
|
|
Asthma bronchiale ・Langzeitmedikation (Controller) bei Kinder (2) |
- Gleiches Stufenschema mit folgenden Ausnahmen → Stufe III: Kombination von CIS mit Montelukast ebenfalls Therapie erster Wahl → Stufe IV: Gabe von Theophyllin p.o. nicht empfohlen. |
|
|
Asthma bronchiale ・Therapie des akuten Asthmaanfalls (3) |
- unterscheidet sich je nach Anfalssstärke → Leicht bis mittelschwerer Anfall → Schwerer Anfall → Lebensbedrohlicher Anfall
|
|
|
Leicht bis mittelschwerer Anfall ・Symptome (4) |
- normales Sprechen - Atemfrequenz < 25/min - Herzfrequenz < 110/min - PEF > 50 % vom Soll- oder Bestwert |
|
|
Leicht bis mittelschwerer Anfall ・Therapie (3) |
- 2–4 Hübe kurz wirksamen β2-Sympathomimetikums |
|
|
Schwerer Anfall ・Symptome (4) |
- Atemnot beim Sprechen - Atemfrequenz ≥ 25/min - Herzfrequenz ≥ 110/min - PEF < 50 % vom Soll- oder Bestwert |
|
|
Schwerer Anfall ・Therapie (5) |
- O2 2–4 l/min (Ziel SaO2 > 92 %) - 2–4 Hübe eines kurz wirksamen β2-Sympathomimetikums (in 10–15-minütlichen Abständen wiederholen) - 50–100 mg Prednisolonäquivalent oral oder i.v. - falls vorhanden: Ipratropiumbromid: 0,5 mg durch Verneblung oder 4 Hübe = 80 µg aus einem Dosieraerosol - Krankenhauseinweisung in Erwägung ziehen |
|
|
Lebensbedrohlicher Anfall ・Symptome (6) |
- frustrane, flache Atmung (silent chest), Zyanose - Hypotonie/Bradykardie - Erschöpfung, Verwirrung bis Koma - paO2 < 60 mmHg/ SaO2 < 92 % - Normo-/Hyperkapnie - PEF < 33 % vom Soll- oder Bestwert bzw. < 100 l/min |
|
|
Lebensbedrohlicher Anfall ・Therapie (7) |
- O2 2–4 l/min (Ziel SaO2 > 92 %) - 2–4 Hübe eines kurz wirksamen β2-Sympathomimetikums (in 10–15-minütlichen Abständen wiederholen) - 50–100 mg Prednisolonäquivalent oral oder i.v. - Theophyllin i.v. (Cave: vorausgegangene Theophyllintherapie) - falls vorhanden: Ipratropiumbromid: 0,5 mg durch Verneblung oder 4 Hübe = 80 µg aus einem Dosieraerosol - ggf. Intubation und Beatmung - sofortige Krankenhauseinweisung (Intensivstation) in Begleitung eines Notarztes |
|
|
Asthma bronchiale ・Prävention (3) |
- Tabakexposition, Allergene und feuchte Innenräume meiden - Hochgebirge und Meeresklima geeignet (Nordseeinseln) - Stillen in den ersten 4-6 Wochen (nachweislich niedrigeres Allegie Risiko) |

