![]()
![]()
![]()
Use LEFT and RIGHT arrow keys to navigate between flashcards;
Use UP and DOWN arrow keys to flip the card;
H to show hint;
A reads text to speech;
57 Cards in this Set
- Front
- Back
|
Schlaganfall (Apoplex)
・Ätiologie (2) |
- Zerebrale Ischämie (ca. 80-85% aller Schlaganfälle)
- Blutung (intrazerebrale Blutung (10-15%), Subarachnoidalblutung 5%) |
|
|
Schlaganfall (Apoplex)
・Risikofaktoren (12) |
- Arterielle Hypertonie (wichtigster Risikofaktor)
- Stattgehabte vaskulär bedingte Ereignisse (Myokardinfarkt, pAVK) - Abdominelle Adipositas - Bewegungsmangel - Rauchen - Diabetes mellitus - Stress - Dyslipidämie (Hyperlipidämie, Hypercholesterinämie), Hyperurikämie, Hyperhomocysteinämie - Alkoholkonsum - CRP-Erhöhung - Positive Familienanamnese - Schlafapnoe-Syndrom u.v.m. |
|
|
Zerebrale Ischämie
・Ätiologie (6) |
- Arteriosklerose mit der Folge
- Thromboembolische Ereignisse - Zerebrale Mikroangiopathie (z.B. bei Morbus Binswanger) - Vaskulitis - Dissektion der A. carotis interna (bei Schädel-Hirn-Trauma, spontan bei fibromuskulärer Dysplasie, u.a.) - Migräne mit Aura (v.a. bei prämenopausalen Frauen) |
|
|
Zerebrale Ischämie
・Klassifikation nach Verlauf (4) |
- Transitorische Ischämische Attacke (TIA)
- Minor Stroke - Progressive Stroke - Completed Stroke |
|
|
Transitorische Ischämische Attacke (TIA)
・Definition (4) |
- Nach aktueller Leitlinie: Innerhalb von 1h wieder komplett symptomfrei
- Verursacht durch Mikroembolien aus atheromatösen Plaques (A. carotis interna > A. vertebralis) oder seltener durch kardiogene Mikroembolien - Häufige Manifestationsform als einseitige Amaurosis fugax - Warnsymptom eines zukünftigen Schlaganfalls |
|
|
Minor Stroke ・Definition (2) |
- Leichte, motorische/sensible Ausfälle
- BewusstseinsklarRückbildung innerhalb von 7 Tagen |
|
|
Progressive Stroke
・Definition (1) |
- Neurologische Defizite nehmen nach Primärereignis noch weiter zu (innerhalb von Stunden und Tagen)
|
|
|
Completed Stroke
・Definition (1) |
- Bleibendes neurologisches Defizit
|
|
|
Zerebrale Ischämie
・Stadien der zerebrovaskulären Insuffizienz (Tabelle 4) |
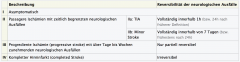
|
|
|
Zerebrale Ischämie
・Klassifikation nach betroffenem Gefäßkaliber (3) |
- Territorialinfarkt: Meist thromboembolischer Verschluss großer Gefäße
- Lakunäre Infarkte: Multiple, kleine Herde aufgrund mikroangiopathischer Veränderungen Ein linksseitiger, lakunärer Infarkt kann für eine rechtsseitige Hemisymptomatik verantwortlich sein. Lakunäre Infarkte beschreiben kleine Infarkte (mit einem Durchmesser < 1,5cm), die auf dem Boden eines langjährigen Hypertonus v.a. in der Capsula interna, den Stammganglien und im Hirnstamm auftreten. - Hämodynamisch-bedingte Infarkte: Drosselung der Durchblutung und des Blutdrucks führt zu einer Perfusionsminderung in Kapillargebieten (Ischämie der "letzten Wiese") → Endstrominfarkt: Perfusionsminderung in einem nicht durch Kollateralen versorgten Endstromgebiet einer großen zerebralen Arterie → Grenzzoneninfarkt (Wasserscheideninfarkt): Perfusionsminderung an der Grenze zwischen zwei Versorgungsgebieten großer Gefäße |
|
|
Zerebrale Ischämie
・Klinik (1) (Bild) |
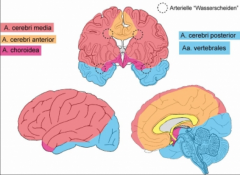
- Abhängig von betroffener Arterie und betroffenem Areal
|
|
|
Zerebrale Ischämie
・Klinik bei Verschluss A. cerebri media (links) (3) (Bild) |

- Kontralaterale brachiofaziale (arm- und gesichtsbetonte) Hemisymptomatik (motorisch und sensibel)
- Aphasie, Apraxie (sofern die dominante Hemisphäre betroffen ist) - häufig zentrale Faziaisparese - Wernicke-Mann-Gangbild bei St. n. Mediainfarkt kann persistieren: → Das betroffene, gestreckte, hypertone Bein wird mit Zirkumduktion mühsam nach vorne geführt (Schrittlänge unauffällig) → Der betroffene Arm wird dabei angewinkelt gehalten --> die gegenseite bleibt unauffällig |
|
|
Zerebrale Ischämie
・Klinik bei Verschluss A. cerebri anterior (4) (Bild) |
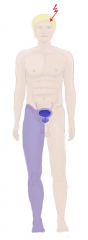
- Kontralaterale, beinbetonte Hemisymptomatik
- Blasenstörungen - Schwerste Antriebsstörung (bei beidseitiger Läsion) - Psychopathologische Auffälligkeiten |
|
|
Zerebrale Ischämie
・Klinik bei Verschluss A. cerebri posterior (2) (Bild) |

- Homonyme Hemianopsie nach kontralateral: Ischämische Infarkte im Okzipitallappen im Bereich der Fissura calcarina
- Kontralaterale Hemihypästhesie (bei Schädigung des Thalamus) |
|
|
Zerebrale Ischämie
・Klinik bei Frontaler Beteiligung (3) |
- Antrieb verarmt
- Störung des Geruchssinns - Broca-Aphasie → Gestörte Sprachproduktion (kurze, grammatikalisch vereinfachte, aber sinnhafte Sätze) bei erhaltenem Sprachverständnis |
|
|
Zerebrale Ischämie
・Klinik bei Temporaler Beteiligung (3) |
- Ängstliche bis reizbare Stimmung
- zu Epilepsien neigend - Wernicke-Aphasie → Stark eingeschränktes Sprachverständnis bei erhaltener Sprachproduktionsfähigkeit (→ Logorrhö mit Paraphasien, Neologismen etc). Klüver-Bucy-Syndrom Klinik: Starke orale Tendenzen (alles wird in den Mund genommen und gegessen), Angstverlust und Hypersexualität Ursache: Bilaterale Temporallappenschädigung mit Affektion des limbischen Systems (v.a. Amygdala und Hippokampus) durch Enzephalitiden, chronische Degeneration oder Traumen |
|
|
Zerebrale Ischämie
・Klinik bei Parietaler Beteiligung (3) |
- Konstruktive Apraxie
- Aphasie - Neglect |
|
|
Zerebrale Ischämie |
(- Häufig bei Kompression durch Meningeom) - Sensomotorische Parese der Beine ggf. mit Blasenstörung |
|
|
・Klinik bei Capsula interna Beteiligung (2) |
- Kontralaterale Hemiparese und kontralaterale Hirnnervenausfälle
- Wenn die kortiko-bulbären Bahnen betroffen sind: Pseudobulbärparalyse mit Dysphagie, Dysarthrophonie, pathologischem Lachen und Weinen |
|
|
Zerebrale Ischämie |
- Störung der Kognition, Mnestik, Orientierung und praktischer Fertigkeiten
- Thalamus isoliert: Kontralaterale Hyperpathie, Hyperkinesie der Finger, Thalamushand (Flektiertes Handgelenk und flektierte Fingergrundgelenke bei extendierten Fingermittel- und Endgelenken) |
|
|
Zerebrale Ischämie
・Sonderformen (3) |
- Weitere arterielle Versorgungsgebiete → A. carotis interna→ Dissektion der A. carotis communis → Dissektion der A. vertebralis → Vertebrobasiläre Insuffizienz → A. choroidea anterior - Hirnstamminfarkt - Kleinhirninfarkt |
|
|
Zerebrale Ischämie
・Klinik bei Beteiligung von A. carotis interna (3) |
- Ipsilaterale Amaurosis fugax (via A. ophthalmica → A. centralis retinae)
- Kontralaterale Hemisymptomatik - Selten beide kombiniert als sog. okulo-zerebrales Syndrom |
|
|
Zerebrale Ischämie
・Klinik bei Dissektion der A. carotis communis (3) |
- Horner-Syndrom
- Hypoglossusparese (Abweichung der Zunge zur betroffenen Seite) - Media-Infarkt |
|
|
Zerebrale Ischämie
・Klinik bei Dissektion der A. vertebralis |
- Wallenberg-Syndrom
- Nackenschmerzen - Posterior-Infarkt |
|
|
Karotis- und Vertebralisdissektion
・Exkurs (4) |
- Karotisdissektion>Vertebralisdissektion (ca. 4:1)
- Therapie → Vollheparinisierung für 4 Wochen → Danach orale Antikoagulation für 6 Monate oder Thrombozytenfunktionshemmer für 1 Jahr → Selten indiziert: Stent oder chirurgischer Eingriff |
|
|
Wallenberg-Syndrom
・Definition (1) |
- Hirnstamminfarkt im Bereich der dorsolateralen Medulla oblongata oft durch Verschluss im Bereich der A. cerebelli inferior posterior (PICA) oder der A. vertebralis
Dysarthrie, Hemiataxie (ipsilateral) + dissoziierte Empfindungsstörung (kontralateral) |
|
|
Wallenberg-Syndrom
・Klinik (8) |
- Schwindel und Nystagmus
- Übelkeit und Erbrechen - Dysarthrie, Dysphonie - Horner-Syndrom mit Hemianhidrose - N. trigeminus-Lähmung: Hypästhesie für alle Qualitäten im Gesicht - Nervus glossopharyngeus- und Nervus vagus-Lähmung - Hemiataxie - Dissoziierte Empfindungsstörung kontralateral unterhalb des Kopfes |
|
|
Zerebrale Ischämie
・Klinik bei Vertebrobasilärer Insuffizienz |
- Drehschwindel
- drop-attacks - Tinnitus - Sehstörungen (mögliche Auslöser können schon Kopfdrehen oder Reklination sein) |
|
|
Zerebrale Ischämie
・Klinik bei beteiligung von A. choroidea anterior (1) |
- Kontralaterale Hemiplegie und Hemianopsie
|
|
|
Zerebrale Ischämie
・Klinik bei Hirnstamminfarkt (4) |
- Schwindel, Ataxie,
- Dysarthrie, Dysphagie, Singultus (Schluckauf) - Hemi- oder Tetraparese, Blickparese - Alternans-Syndrome - A. basilaris Infarkt |
|
|
Hirnstamminfarkt (2) |
- Alternans-Syndrom - A. basilaris = schwerste sensomotorische Störungen / hohe Tetraplegie, Koma |
|
|
Alternans-Syndrome
・Definition (2) |
- einseitige Schädigung des Hirnstammes mit "gekreuzter Hirnstammsymptomatik"
- (ipsilateraler Hirnnervenausfall + kontralaterale Hemiparese) |
|
|
Alternans-Syndrome
・Übersicht (5) |
- Wallenberg-Syndrom (Dysarthrie, Hemiataxie (ipsilateral) + dissoziierte Empfindungsstörung (kontralateral))
- Millard-Gubler-Syndrom - Weber-Syndrom - Jackson-Syndrom - Foville-Syndrom |
|
|
Millard-Gubler-Syndrom ・Klinik (2) |
- Ausfall von N. facialis und N. abducens (ipsilateral)
- + Hemiparese (kontralateral) |
|
|
Weber-Syndrom
・Klinik (2) |
- Ausfall des N. oculomotorius (ipsilateral)
- + Hemiparese (kontralateral) |
|
|
Jackson-Syndrom
・Klinik (2) |
- Ausfall des N. hypoglossus (ipsilateral)
- + Hemiparese (kontralateral) |
|
|
Foville-Syndrom
・Klinik (2) |
- Fazialisparese, internukleäre Ophthalmoplegie
- + Hemiparese (kontralateral) |
|
|
Zerebrale Ischämie
・Klinik bei Kleinhirninfarkt (5) |
- Zerebelläre Ataxie
- Dysmetrie - Dysdiadochokinese - Dysarthrie - Charcot Trias → Nystagmus → Intentionstremor → skandierende Sprache (- DD spinalen Ataxie: Symptomatik verschlechtert sich durch Augenschluss nicht weiter. Verschlechterung = visuelle Kompensation bei sensibler/spinaler Ataxie hindeuten) |
|
|
Schlaganfall (Apoplex) ・Diagnostik |
- CCT
- cMRT - EKG und Echokardiographie - Dopplersonographie der Hirnarterien und digitale Subtraktionsangiographie (DSA) |
|
|
Schlaganfall (Apoplex)
・CCT |
- Unterscheidung ischämisches oder hämorrhagisches Ereignis
|
|
|
Intrazerebrale Blutung
・CT (3) |
- Hyperdense Darstellung von frischem Blut (früher sichtbar als ischämischer Insult)
- Akute Blutung: Hyperdense Raumforderung - Hyperakute Blutung: Hypodense Raumforderung (vor Eintreten der Blutkoagulation) |
|
|
Ischämischer Insult
・CT (3) |
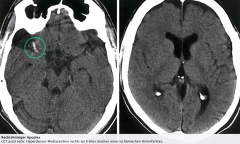
- Frühzeichen: Evtl. sog. "hyperdense media sign" (bei thromboembolischem Verschluss der A. cerebri media), evtl. verstrichene Sulci und Basalganglien, Verlust der Mark-Rinden-Grenze, Ödem
- Nach 12-24h: Hypodense Demaskierung des Infarktareals - Nach Tagen: Kontrastmittel-Anreicherung |
|
|
Ischämischer Insult
・MRT (3) |
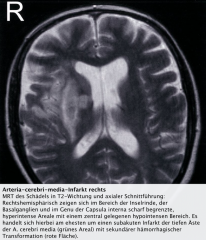
- Schon frühe Darstellung des Infarktareals und des perifokalen Ödems möglich
- obligate Anwendung bei Hirnstamm-Infarkt (Bessere Dasrtellung als CT) - In Allen Stadien Ischämische Infarkte: → T1-Wichtung: Hypointens → T2-Wichtung: Hyperintens Perfusions-Diffusions-Mismatch: PWI-DWI-Mismatch Ziel: Identifizierung von Hirngewebe, das durch eine Lysetherapie vor dem Zelluntergang bewahrt werden könnte |
|
|
Ischämischer Insult
・EKG und Echokardiographie (1) |
- Suche nach Gegebenheit, die kardioembolisches Ereignis wahrscheinlich macht (akinetische Wandbewegungsstörungen, Vorhofflimmern etc.)
|
|
|
Ischämischer Insult
・Dopplersonographie der Hirnarterien und digitale Subtraktionsangiographie (DSA) (1) (Bild) |
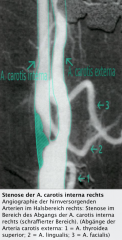
- Stenosen, Verschlüsse, Dissektionen, bei Verdacht auf Vaskulitiden und fibromuskuläre Dysplasie
Da die A. carotis interna zudem extrakraniell keine Gefäße abgibt, ist sie gut zu identifizieren |
|
|
Ischämischer Insult
・Histologischer Verlauf (3) |
- Initiale Nekrose und Demarkation (0-5 Tage) mit ödematöser Erweichung und Auflockerung, sichtbare Abgrenzung zu vitalem Gewebe
- Resorptionsphase (ab 5. Tag) mit kleinzystischem Zerfließen; Einwanderung von Makrophagen mit lipidgefüllten Vakuolen im Zytoplasma - Organisationsphase (ab 1.-8. Woche) mit Kapillarproliferation, Ausbildung eines zystischen Parenchymdefektes, reaktive Gliose im Randbereich Kolliquationsnekrose!!! |
|
|
Ischämischer Insult
・Therapie (6) |
- Gabe von Sauerstoff (Gewährleistung einer möglichst adäquaten zerebralen Oxygenierung) und sofortiger Transport in eine geeignete Klinik
- Perfusionsdruck gewährleisten → Zielbereiche: bekannter Hypertonie: 180/105mmHg, ohne vorbestehende Hypertonie: 160-180 (systolisch) / 90-100mmHg (diastolisch) → Senkung nur bei Werten >220 systolisch oder >120mmHg diastolisch - keine Lyse th bei RR syst. > 185 mmHG, sofortige Senkung bei akutem Myokardinfakrt, aber vorsichtig, Herz-Insuff, Nierenversagen, Aortenaneurysma - Konsequente, prophylaktische Fiebersenkung ab 37,5°C - Einstellung des Blutzuckers um 150mg/dl - noch experimentell: Milde Hypothermie auf etwa 33°C Körpertemperatur wirkt neuroprotektiv - Noch weitestgehend experimentell: Milde Hypothermie auf etwa 33°C Körpertemperatur wirkt neuroprotektiv - Lysetherapie |
|
|
Lysetherapie
・Indikation (2) -> Lysefenster |
- bis 4,5h nach Symptombeginn
→ Intravenöse Fibrinolysetherapie mit rt-PA - innerhalb von 6h nach Symptombeginn → intraarterielle Lysetherapie/mechanische Rekanalisation |
|
|
Lysetherapie
・Kontraindikation (8) |
- Aktive oder anamnestisch stattgehabte intrazerebrale Blutung
- Gerinnungsparameter: Thrombozyten <100.000, INR >1,7, Quick <50% - Erkrankungen mit erhöhtem Blutungsrisiko (Malignom, akute Pankreatitis, Ösophagusvarizen) - Gewebedefekte: OP oder Trauma innerhalb der letzten 2 Wochen, nicht komprimierbare Punktionen (Organ-, Gefäß- oder Lumbalpunktion) innerhalb der letzten Woche - Schwangerschaft/Entbindung/Wochenbett - Epilepsie bei Symptombeginn - Fixierte arterielle Hypertonie >185/110mmHg - Bakterielle Endokarditis |
|
|
Ischämischer Insult
・Vermeidung von sekundären Komplikationen (5) |
- Frührehabilitative Behandlung: Hierbei handelt es sich um eine Rehabilitationsmaßnahme, die bereits während der akutmedizinischen Behandlung einsetzt (u.a. physio- und ergotherapeutische sowie logopädische Maßnahmen)
- Erwägung einer transnasalen/nasogastralen Nasensonde zur Ernährung - Infekte frühzeitig antibiotisch behandeln, allerdings Prophylaxe nicht sinnvoll - Hydratation, Frühmobilisation und unfraktioniertes Heparin s.c. bei Gefahr tiefer Beinvenenthrombosen und Lungenembolien - Wenn epileptischer Anfall im Rahmen des Schlaganfalls stattgefunden hat: Therapie mit antiepileptischer Medikation; prophylaktische Gabe jedoch nicht sinnvoll - Rehabilitation bspw. nach dem Bobath-Konzept = Das Bobath-Konzept wurde zur Rehabilitation und zur Vorbeugung der Entwicklung von Spastiken bei Patienten mit Lähmungen durch Krankheit oder Unfall entwickelt. Der vorbeugende Effekt wird über die Stimulation verschiedener physiologischer Bewegungsabläufe und Beeinflussung des Muskeltonus erreicht. |
|
|
Elektive Parenchymatose Bedeutung |
Hypoxiebedingter selektiver Untergang von einzelnen Nervenzellen bei erhaltenem umliegendem Gewebe |
|
|
Elektive Parenchymatose Vorkommen |
Hypoxische/ischämische Schädigung des Hirns mit anschließender Reperfusion (inkomplette Ischämie) z.B. durch passageren Herzkreislaufstillstand; Epilepsie (Ammonshornsklerose) |
|
|
Elektive Parenchymatose Histo |
-Gliazellen und Gefäße bleiben erhalten; Deckung des Defekts durch Astrogliavermehrung - Laminäre oder pseudolaminäre Schichtung möglich - Makroskopisches Abblassen der geschädigten Schichten durch verminderte Anfärbbarkeit Der Kortex erscheint teilweise nicht mehr abgrenzbar und die Rinden-Mark-Grenze dadurch verstrichen. Ursächlich für die elektive Parenchymnekrose ist meist eine globale Hypoxie. |
|
|
Lysetherapie Komplikationen |
Leichte bis schwere abdominelle oder intrakranielle Blutungen! |
|
|
Prävention Allgemeinmaßnahmen zur Prävention eines zerebrovaskulären Ereignisses = Primärprävention |
Therapie arteriosklerotisch bedingter Erkrankungen) Blutzuckereinstellung Blutdruckeinstellung Nikotinverzicht Risikoadaptierte LDL-Cholesterineinstellung mit Statinen Ggf. Gewichtsreduktion Regelmäßig Sport treiben Bei Vorhofflimmern: Ggf. Antikoagulation und/oder Kardioversion Vermeidung eines hohen Alkoholkonsums (>40g täglich) |
|
|
Prävention Besondere Empfehlungen der deutschen Gesellschaft für Neurologie (DGN) zur Rezidivprophylaxe nach erfolgtem ischämischen Insult (Tertiärprävention) |
Frühe Rezidivprophylaxe des ischämischen Insultes: ASS 100mg/d (oder Clopidogrel 75mg/d bei Unverträglichkeit) innerhalb von 48h nach Ereignis, ggf. Antikoagulation erwägen Weitere Empfehlungen - Behandlung mit Statinen - Orale Antikoagulation bei Vorhofflimmern, z.B. mit Cumarin-Derivaten oder neuen oralen Antikoagulanzien (z.B. Dabigatran) - Blutdruckeinstellung mit Zielkorridor von 120/70 - 140/90mmHg |
|
|
Prävention Vorgehen bei Karotisstenose |
-Symptomatische Karotisstenose: Bei einem Stenosierungsgrad >50% nach NASCET-Standard wird eine zeitnahe operative Versorgung empfohlen (meist mittels Thrombendarteriektomie) - Asymptomatische Karotisstenose: Bei einer Stenosierung von >60% ist eine Thrombendarteriektomie indiziert, wenn die Summe von Mortalität und Morbidität der Behandlung <3% (bezogen auf 30 Tage) und die Lebenserwartung >5 Jahre beträgt. Männer haben einen größeren Benefit von dem Eingriff als Frauen. - In Stadium IV der zerebrovaskulären Insuffizienz und bei gleichzeitiger kontralateraler Karotisstenose (symptomatisch oder asymptomatisch): Indikation zur Operation zur Vorbeugung eines erneuten Schlaganfalls |

